Где сегодня применяются радиологические методы? Почему пионером в такого рода диагностике и лечении стала нейрохирургия? Почему без радиологии невозможно развитие современной науки и клинической практики? Чем нынешние методы отличаются от прежних? Какие заболевания удается вылечить, а какие пока остаются неизлечимыми? Растет ли количество таких пациентов и почему? Об этом рассказывает член-корреспондент РАН А.В. Голанов, заведующий отделением радиотерапии НМИЦ нейрохирургии им. Н.Н. Бурденко.
Андрей Владимирович Голанов. Фото Ольги Мерзляковой / Научная Россия
Андрей Владимирович Голанов — член-корреспондент РАН, профессор, доктор медицинских наук. Специалист в области нейрохирургии и стереотаксического облучения, инициатор создания и распространения направления нейрорадиохирургии в России. В настоящее время руководит отделением радиотерапии в НМИЦ нейрохирургии им. Н.Н. Бурденко и научной работой московского Центра стереотаксической радиохирургии «Гамма-нож». Профессор кафедры радиологии, радиотерапии и радиационной гигиены Российской медицинской академии последипломного образования.
— Андрей Владимирович, вы родились в Швеции, в семье советских дипломатов. Наверное, могли пойти учиться в МГИМО, а пошли санитаром в НИИ им. Н.Н. Бурденко. Почему так вышло?
— Да, отец переживал, что я не пошел по его стопам. Но я уже в школе твердо решил, что хочу быть врачом. Неврология и нейрохирургия изучаются с четвертого курса, но к тому моменту я уже понял, чем буду заниматься. Уже на первом курсе медицинского института пришел в Институт нейрохирургии, параллельно с учебой работал санитаром, потом медбратом.
— А как вы поняли, что хотите заниматься именно нейрохирургией?
— Проблемы, строение, работа мозга меня привлекали, еще когда я был школьником. Поступив в институт, я знал, что буду врачом, потому что хотел лечить людей. Изначально я думал заниматься психологией, может быть, даже психиатрией. Но понял, что это больше слова, а мне хотелось делать что-то руками, самому, чтобы моя помощь была более реальной. Поэтому, когда появились и попали мне в руки первые переведенные книги по микронейрохирургии, я начал их изучать и понял, что это мой путь.
— А как получилось, что в нейрохирургии вы выбрали направление радиологии?
— Изначально я занимался и увлекался в основном функциональной нейрохирургией, а не той, что связана с травмами или опухолями. Функциональная нейрохирургия основана на использовании стереотаксического подхода для построения точной модели тех или иных структур и достижении для реализации функциональных операций со стереотаксическим наведением, для проведения биопсии, для того чтобы с минимальными для пациента проблемами осуществить тот или иной лечебный эффект или уточнить морфологический диагноз опухоли. Направление стереотаксического воздействия на структуры мозга превалировало в моих интересах и первых научных работах еще со студенчества. А после окончания института, когда я уже стал врачом, я пришел из чисто стереотаксического направления в онкологическое, стал больше интересоваться различными подходами в лечении глиальных опухолей — в том числе проведением биопсии с использованием навигации при удалении опухолей, которые могут быть очень небольшими. Это касается не только глиальных опухолей, но и метастазов, и других заболеваний, поэтому параллельно с освоением нейроонкологии я продолжал заниматься использованием стереотаксических устройств для точного воздействия на те или иные структуры и образования.
— Каким образом вы это делали?
— Поначалу это заключалось в механическом воздействии, а затем пришло время, я стал кандидатом наук, и благодаря тесной взаимосвязи с нашими морфологами мы занялись изучением строения глиальных опухолей, факторами прогноза, влияющими на исход лечения. Защитил докторскую диссертацию в конце 1990-х гг. — и у нас начался период освоения нового корпуса. Благодаря идеям академика А.Н. Коновалова и его активной деятельности появилось первое в стране отделение нейрорадиохирургии. Александр Николаевич предложил мне возглавить это отделение, заняться уже не механическим, а именно радиохирургическим точечным воздействием при различных заболеваниях. Когда я родился, мои родители работали в Стокгольме. Так уж получилось, что я появился на свет в Каролинском институте, всемирно известном медицинском центре, где долгое время отделение нейрохирургии возглавлял профессор Ларс Лекселл, новатор и основоположник направления радиохирургии, который вскоре после моего рождения, в 1968 г. создал аппарат «Гамма-нож» — прибор, который впоследствии стал золотым стандартом современной радиохирургии. Появилась цель внедрить его и у нас.
— Александр Николаевич этого не знал? Это совпадение?
— Не знал. Но ничто не бывает случайным. Когда я пришел в профессию, у нас не было радиохирургии в том смысле, в каком это известно и признано сейчас во всем мире. У нас в стране было точечное облучение с использованием протонного пучка, но радиохирургии в современном понимании с использованием специализированной аппаратуры не было. Благодаря инициативе академика А.Н. Коновалова появилось наше отделение, которое я возглавил и которое с успехом внедрило сам метод и технику в нашей стране, реализовало идеи радиохирургии в практике. До того как «Гамма-нож» появился в нашем центре, ближайший к нам аппарат был установлен в Праге. Мы стали первыми в России, кто освоил и стал использовать в клинике эту и другую специализированную аппаратуру. У нас впервые появилась система Novalis, при этом продолжилось лечение больных в стереотаксической раме, развивались различные модификации аппарата «Кибернож». Первые аппараты, тот же самый «Гамма-нож» или «Кибернож», созданы именно нейрохирургами. Но сама по себе хирургия точечного воздействия ионизирующим излучением с высокой разовой дозой уже вышла далеко за пределы нейрорадиохирургии и вообще нейрохирургии.
— А почему начиналось с нейрохирургии?
— Нейрохирурги — это особенные люди, которые не только хотят реализовать некий хирургический апломб («я хочу оперировать, и я это сделаю»), но и могут привнести что-то новое, максимально возможное с минимальными проблемами для пациента. Вся суть радиохирургии сводится к тому, что мы достигаем выраженного клинического эффекта, воздействуя на опухолевые клетки, которые неправильно работают, без угрозы снижения качества жизни пациента.
— По сути, это даже не хирургия. Хотя называется «гамма-нож» или «кибернож», ножа там нет. Что собой представляет аппарат «Гамма-нож»?
— Этот аппарат работает путем доставки высокой дозы ионизирующей энергии с высокой точностью к тем или иным участкам головного мозга. В основе его действия лежат источники радиоактивного кобальта (в современных аппаратах — 192), расположенные по периферии специального шлема. Используя сложные планирующие системы, коллиматоры различного диаметра, установленные между источником и пациентом, меняя время экспозиции и минимально корректируя положение пациента относительно недвижимого изоцентра самого аппарата, мы можем очень точно, прецизионно достигать высокой дозы ионизирующей энергии в мишени самой сложной формы в месте пересечения излучения этих источников. Это достигается точно и очень локально с высоким градиентом дозы ионизирующего излучения, которая быстро уменьшается за пределами новообразования. При этом нагрузка даже на соседние прилегающие нормальные структуры минимальна или ее вообще нет. А сама радиация в виде подводимых высоких разовых доз эффективно воздействует на делящиеся клетки, на клетки эндотелия сосудов и модулирует локальный иммунный ответ, запускает механизмы апоптоза (программируемой смерти клеток) именно в том месте, куда мы их направили с субмиллиметровой точностью.
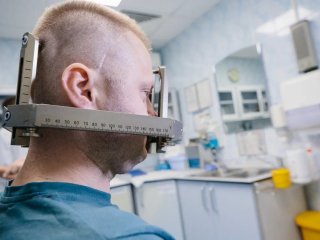
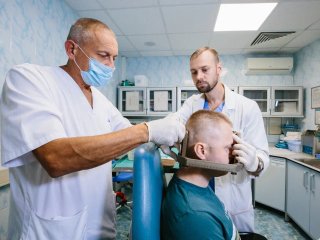
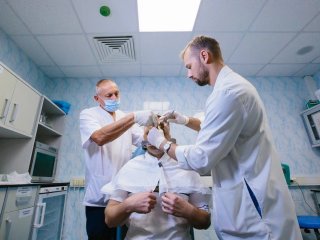
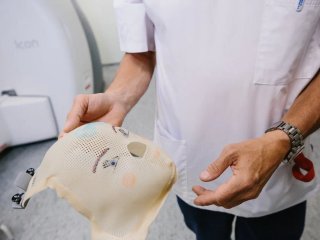
— Я правильно понимаю, что маски, которые мы видим при входе в каньон, — это фиксирующие устройства? Они стоят на специальных полках, и каждая подписана фамилией.
— Именно так. То, что мы здесь видим, — это индивидуально изготовленные термопластические маски, которые нам помогают ориентироваться, а пациенту — сохранять положение более или менее неподвижно. Использование маски не обеспечивает точность, которой мы достигаем с помощью фиксации рамы. Маска находится между пациентом и прибором излучения, в данном случае линейным ускорителем электронов.
Андрей Владимирович Голанов. Фото Ольги Мерзляковой / Научная Россия
— Для чего она нужна?
— Для того чтобы помогать пациенту держаться в определенном положении. Когда мы говорим о современных линейных ускорителях или о современном «Гамма-ноже», там есть еще, кроме фиксирующего устройства и источника излучения, система навигации, которая может работать по-разному — быть встроенной в систему облучения или осуществляться отдельными рентгеновским трубками, как на «Киберноже». Она позволяет нам постоянно понимать истинное положение пациента. Поскольку у нас мозг недвижим по отношению к костям черепа, с помощью рентгеновской аппаратуры мы можем точно воздействовать на отдельные структуры мозга. Сейчас появились новые системы навигации, которые вместо рентгена используют инфракрасное излучение или просто оптическую навигацию. Как нас определяет наш телефон, так и мы можем определять точное положение структур во время самого лечения.
— А для чего нужен шлем, который используется на «Гамма-ноже»?
— В аппарате «Гамма-нож» радиоактивные источники ионизирующего излучения фиксированы по периферии специального устройства — шлема, между которым и самим пациентом еще находятся коллиматоры. Система коллимации, уменьшение диаметра пучков приводит к тому, что именно в месте их пересечения в одной точке мы достигаем необходимого эффекта и подведения определенной дозы ионизирующего излучения. При этом пациент, как правило, фиксируется в стереотаксической раме. Когда мы говорим о линейном ускорителе, нужна маска. Впрочем, самые современные модели «Гамма-ножа», которые есть и у нас, позволяют лечить больного в жесткой, но не инвазивно фиксированной пластиковой маске, которая изготавливается индивидуально.
— Теперь понятно, почему каждая маска имеет индивидуальные очертания лиц. А что значит «жестко, но неинвазивно»?
—Такое лечение проводится под местной анестезией. Есть острые упоры, и мы, как и при других стереотаксических манипуляциях в нейрохирургии, фиксируем голову пациента в раме в четырех точках. Единственная неприятность для пациента — укол. Как и у зубного врача, делается локальное обезболивание, и затем пациент чувствует себя вполне удовлетворительно.
— Эти маски изготавливаются с помощью 3D-печати?
— Практически да. Мы используем не машины, а ручной труд, потому что маска вылепливается по лицу пациента. Или, если говорить о лечении тела, это может быть пластиковый каркас на грудь, таз или верхний плечевой пояс. Есть еще вакуумные матрасы, которые мы используем для лечения патологии позвоночника.
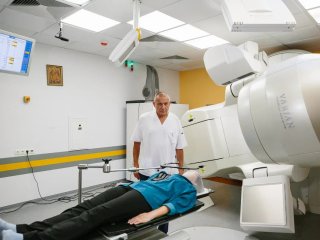
— Значит, человек приходит сюда на процедуру, ему фиксируется его маска, он укладывается и получает лечение. Это что за аппарат, который мы видим перед собой?
— Это современный линейный ускоритель TrueBeam STx фирмы Varian, теперь подразделения Siemens HealthCare. Пациент укладывается с помощью маски, которую мы сначала помогаем ему формировать, а потом на нем фиксируем.
— Пока ждали вас на интервью, несколько пациентов прошли сюда, получили свою процедуру. Веселые, смеющиеся женщины в хорошем настроении. Видно, что это безболезненно и не страшно, для них уже что-то привычное.
— Как правило, само лечение не связано с какими-то проблемами для пациентов. Все до сих пор очень боятся лучевой терапии, когда были большие объемы облучения, когда не очень принималась в расчет нагрузка, которая приходится на окружающие ткани. А сегодня мы имеем более или менее четкое представление о том, какие структуры могут переносить дозу ионизирующей энергии, какова допустимая величина этой дозы. И главное, повторяюсь, — градиент дозы очень высокий, за пределами мишени на том же «Гамма-ноже» количество ионизирующей энергии уменьшается в четыре раза на протяжении 1 мм. Если мы лечим патологию мозга, окружающим тканям это не наносит никакого вреда, поэтому самый главный принцип, который нас отличает от хирургии, — мы достигаем того же эффекта с точки зрения безрецидивной и общей выживаемости, но опухоль не исчезает сразу. Мы воздействуем на иммунную систему, на опухолевые клетки, на клетки сосудов, которые питают опухоль. Но на нормальные ткани воздействия практически нет. Поэтому пациент, конечно, отдает предпочтение малоинвазивной процедуре, которая проводится в условиях дневного стационара, хотя, по сути, это амбулаторное лечение. Это касается и «Гамма-ножа», и «Киберножа», и линейного ускорителя. Если, конечно, пациент себя хорошо чувствует. Пациент в тяжелом состоянии принял процедуру и вскочил, пошел, — такого, конечно, нет. Но состояние пациента во время лечения, как правило, не ухудшается. В то же время ждать каких-то чудес не следует. Мы все больше занимаемся не столько излечением, сколько поддержанием удовлетворительного состояния, отсутствием проблем с ухудшением качества жизни.
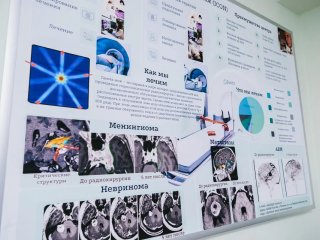
— А излечение невозможно?
— С точки зрения того, чтобы прийти с костылями, а выйти здоровым, — нет. Не так. Мы говорим об излечении с точки зрения болезни. Но мы редко приходим к тому, чтобы тяжелый больной выздоровел. Хотя и это происходит. Особенно это касается онкологических заболеваний. Очень многие метастазы исчезают после лечения, а доброкачественные опухоли часто не развиваются дальше. Даже больших размеров — менингиомы, аденомы, невриномы чаще уменьшаются. А злокачественные опухоли, метастазы под влиянием нашего воздействия или уменьшаются, или исчезают совсем. При этом пациенты, как правило, хорошо себя чувствуют. Если больных с раком мы правильно наблюдаем и вовремя проводим диагностические исследования, они к нам приходят, пока еще очаги небольшие и не проявляются, у них высокий шанс излечиться с точки зрения контроля этих очагов. Мы не излечиваем рак в целом, это не наша задача. Но отдельные метастазы, в частности в головном мозге, — это то, чем мы сейчас успешно занимаемся.
— И все же какие заболевания удается полностью излечить?
— Такие примеры есть. Один из наиболее характерных и наглядных случаев — лечение сосудистых мальформаций спинного мозга. Прямые хирургические вмешательства используются здесь в редких случаях, чаще применяется эндоваскулярный подход, когда хирурги — специалисты по интервенционным вмешательствам — могут облитерировать сосуды мальформации, например, у пациентов с кровоизлиянием или при нарушениях кровообращения спинного мозга. Но это получается не всегда. Эндоваскулярный подход зародился в стенах нашего института. Он был создан академиком Ф.А. Сербиненко и стал целым направлением не только в нейрохирургии: интервенционная радиология сейчас применяется и при патологии печени, почек, сердца. Пациенты с тяжелыми неврологическими нарушениями движения в руках и ногах, функций тазовых органов, при правильном лечении и невозможности применения эндоваскулярного подхода получают радиохирургическое лечение. Высокие дозы облучения, полученные за один или несколько сеансов, вызывают разрастание эндотелиальных клеток. Эти клетки постепенно закрывают поврежденные сосуды, что приводит к восстановлению кровотока. Эти пациенты могут встать на фоне уменьшения выраженности неврологической симптоматики, появления силы в конечностях.
— И это уже выглядит как чудо.
— Я бы так не сказал. Подчас проходит не час, не день, не месяц, иногда и не год. Как правило, для такого излечения нужны два-три года — время, которое тоже бывает, к сожалению, не всегда. Но это то, что называется «излечение»: мальформация была, мы делаем контрольный снимок — и ее нет. Когда мы говорим о метастазах, других опухолях, речь идет уже о ремиссии, контроле опухолевого роста. Тут мы осторожны в своих формулировках. Мы говорим о том, что опухоль не растет, ее рост контролируется. У нас есть все возможности, чтобы при необходимости, если появляются новые очаги, повторять лечение. Это одно из достоинств радиохирургии. Главное при этом — наблюдать за пациентом и вовремя применять данный подход.
Андрей Владимирович Голанов. Фото Ольги Мерзляковой / Научная Россия
— Каким образом вы дифференцируете, какое конкретному пациенту требуется лечение?
— Это искусство, которому мы учимся друг у друга. Конечно, это невозможно без взаимодействия с коллегами. Необходимо проведение консилиумов с участием радиационных онкологов, нейрохирургов, нейрорентгенологов, неврологов и других специалистов, ведь очень много факторов надо принять во внимание. Прежде всего — возраст, состояние, выраженность симптоматики. Когда состояние больного тяжелое, то мы редко можем ему помочь. Как правило, мы занимаемся профилактикой нарастания симптоматики. В случаях, когда можно помочь хирургическим путем, необходимо оперировать пациентов традиционным путем, что быстрее приводит к реализации и разрешению проблемы или уменьшению выраженности симптоматики. Но чем дальше, тем больше методы именно радиохирургии завоевывают популярность и достойное место в нейрохирургии и общей онкологии.
— Есть ли у вас собственные разработки или это все импортная аппаратура?
— Собственные разработки в основном касаются методических подходов. Какие дозы, в какой комбинации, кому и как подводить. Есть также собственные разработки по программному обеспечению. К сожалению, отечественных приборов пока нет, они только создаются. Для стандартного фракционирования они уже есть, для радиохирургии пока нет. Мы делаем сами программное обеспечение, которое позволяет, в частности, заниматься автооконтуриванием. На «Гамма-ноже» и других аппаратах мы лечим часто не один очаг, а несколько, подчас 10–15, и этот метод помогает буквально за несколько минут очерчивать эти очаги. Есть также своя программа, которая позволяет совмещать изображения, получаемые во время ангиографии, КТ-ангиографии и МРТ-ангиографии для лечения сосудистых образований. Это наши оригинальные разработки. Ну и сами подходы к лечению у нас свои: мы не всегда просто следуем тем стандартам, дозам и схемам, которые применяются в мире. Конечно, мы охотно делимся своим опытом. Радиохирургия в этом плане гораздо более универсальна, чем хирургия. Трудно передать свой хирургический опыт, потому что пока ты сам не будешь десятилетиями оперировать, как все наши корифеи, ты не сможешь достичь совершенства, тем более научить чему-то других. Здесь в приоритете высокая технологичность процесса: мы представляем, какие необходимы безопасные нагрузки для нормальных структур, какая доза необходима для достижения лечебного эффекта, как это все взаиморасполагается. Эти методические особенности имеют значение для тех, кто занимается разработкой схем лечения, сочетания с химией, с иммунотерапией. Здесь мы проявляем инициативу и пытаемся разрабатывать их сами и тиражировать этот получаемый опыт.
— Становится ли нейрохирургических больных больше или просто улучшается диагностика?
— Сложно сказать. Улучшение диагностики, безусловно, лежит в основе более частого выявления заболевания на ранних этапах его развития, но я не уверен в увеличении самой заболеваемости. Наш метод становится все более востребованным, потому что и врачи, и пациенты отдают ему предпочтение в связи с малой инвазивностью и с меньшими побочными проблемами. Например, операция по поводу даже небольшой доброкачественной опухоли, невриномы слухового нерва. В любом случае это госпитализация, трепанация, наркоз, зашивание раны, реабилитация больного… И как бы ни были велики достижения современной микронейрохирургии, как бы ни был прекрасен хирург, все равно возникают проблемы: инфекции или воспалительные осложнения и другие ситуации, которые трудно предугадать. Особенно у пожилых, ослабленных больных или у детей. Мы добиваемся сравнимого эффекта контроля опухолевого роста и сходных показателей выживаемости без всех этих этапов лечебного процесса. Или такая сложная хирургическая болезнь, как краниофарингиома. Академик А.Н. Коновалов, наш корифей и учитель, много лет занимался этой патологией. Он не просто всегда стремится всех оперировать, он старается соотносить качество жизни и эффективность лечения с возможными осложнениями. Показано, что при лечении краниофарингиом мы достигаем сходной эффективности по контролю опухолевого роста при гораздо более высоком качестве жизни, чем после радикальных оперативных вмешательств, особенно на отдаленных сроках наблюдения за пациентами.
— В молодости вы пошли в нейрохирургию, потому что хотели понять тайны мозга. Что поняли?
— Понял, что ничего не понял. Конечно, многое стало более ясным, но главное — проблема сознания, и она так и не решилась. Мы подчас видим поразительные вещи: страдающий мозг с большим количеством проблем, а человек сохраняет ясность ума и продолжает заниматься высокоинтеллектуальной деятельностью. И наоборот: когда небольшое воздействие приводит у пациента к каким-то непонятным, но очень существенным неврологическим проблемам. Сейчас очень много прекрасных исследований на биохимическом, электрохимическом, электромагнитном уровнях. Но именно шажок от микроуровня до макропонимания, осознания так и не сделан. Однако мы не просто ученые, наблюдающие за процессами и пытающиеся их осознать. Наши цель и миссия все-таки другие: мы пытаемся воспринять пациента, помочь ему, дать ему возможность выздороветь. Наше дело — защитить его мозг, обрушить агрессию на саму болезнь. А как этого достигать? Здесь важна комбинация. И, конечно, понимание пациента в целом. Мозг, как и любая другая часть тела, не существует вне его духовного и физического состояния. Каждый пациент — индивидуальность, и нужно пытаться помочь ему путем локального воздействия на ту или иную структуру.
— Ваш отец хотел, чтобы вы стали дипломатом, сами вы думали, не стать ли психологом. Приходится ли вам быть и дипломатом, и психологом?
— Вопрос с очевидным ответом. Конечно, а как по-другому? Я уверен в одном: чем больше я живу, чем больше работаю, тем яснее вижу, что другого пути не было, нет и не может быть. Я абсолютно на своем месте, и с каждым днем все больше в этом утверждаюсь. Любой врач, прежде всего хирург, от своего ручного опыта приходит к лучшему восприятию чего-то с точки зрения пациента, и в человеческом плане тоже. Конечно, нам приходится быть и психологами, и дипломатами, потому что не все готовы воспринять то, что стоит за диагнозом. А диагнозы, какие бы мы ни были умелые, как бы ни помогали в каждом отдельном случае, бывают разные. Есть ситуации, когда диагноз звучит как приговор. И мы должны уметь с этим смириться, хотя каждый раз переживать смерть пациента — сложно, тяжело и невозможно, но приходится это делать. Делать так, чтобы, с одной стороны, максимально сопереживать, с другой стороны, сохранять себя, чтобы помочь кому-то еще. Конечно, без психологических и дипломатических приемов тут не обойтись.
Интервью проведено при поддержке Министерства науки и высшего образования РФ