«Наше дело правое, враг будет разбит, победа будет за нами». Эти слова А.Д. Каприн произнес во время избрания его президентом Ассоциации онкологов России на ее X юбилейном съезде. Этот добровольный союз был создан в 2000 г. для профессиональной консолидации специалистов, занятых проблемами онкологии. Его работа направлена на улучшение методов и качества профилактики, диагностики и лечения онкологических заболеваний. Благодаря самоотверженному труду врачей и ученых сегодня можно уверенно сказать, что рак — это не приговор. Президент Ассоциации онкологов России, генеральный директор ФГБУ «НМИЦ радиологии» Министерства здравоохранения РФ, главный внештатный специалист-онколог Минздрава России академик Андрей Дмитриевич Каприн — о ключевых достижениях отечественной онкологической службы, о передовых методах диагностики и лечения, уникальном оборудовании, возможностях телемедицины и любви к пациентам.
— Вот уже несколько лет в России реализуется федеральный проект «Борьба с онкологическими заболеваниями». Насколько он эффективен? Каковы промежуточные итоги?
— В 2018 г. на проблему роста числа онкологических заболеваний обратили самое серьезное внимание. После этого началась модернизация онкологической службы Российской Федерации. Наша служба самобытная и интересная. В нее входят 89 онкологических диспансеров, объединенных четырьмя национальными медицинскими исследовательскими центрами по профилям «онкология» и «радиология». Один из них возглавляет ваш покорный слуга.
Основная проблема, встречающаяся во всем мире, связана с деятельностью врачей первичного звена. Раньше существовали так называемые первичные онкологические кабинеты. Согласно устаревшему приказу об оснащении, в этих кабинетах должны были быть лишь кувшин, кушетка и полотенце. То есть о нормальной работе не могло быть и речи. Это сказывалось и на диспансерах, которые были перегружены. При этом врачи должны были каким-то образом обследовать больных и достаточно быстро выявлять заболевания, в идеале на ранней стадии. И дальше врач принимал решение — оставлять пациента у себя или отправлять в клинику. При этом полностью отсутствовал консультативный аспект. Казалось, реализовать его в огромной стране невозможно.
Однако в рамках проекта было принято решение (у которого поначалу было очень много оппонентов) о создании центров амбулаторной онкологической помощи на базе крупных клиник региона. Врачи в больших районных клиниках стали осуществлять прием пациентов. Больницы закупали новейшее оборудование, а онкологи контролировали контингент наблюдаемых пациентов в регионах.
Но оказалось, что и этого не всегда достаточно, особенно в рамках лечебных процедур. Например, многие схемы химиотерапии, предполагающие от пяти до 12 курсов, не позволяют выезжать далеко от лечебной организации. Поэтому формат был пересмотрен. Нам было важно, чтобы человек мог обратиться в ближайший центр амбулаторной онкологической помощи для сопровождающей терапии. Там он находится под наблюдением терапевтов и врача-онколога, который должен внимательно отслеживать состояние пациента.
Но тут возник другой вопрос: хватает ли квалификации и кругозора онколога для наблюдения конкретного пациента? Ведь речь идет о разных локализациях. Так была организована система телеконсультаций для врачей, разработаны специальные программы для передачи изображений. Таким образом, нам удалось реализовать полноценные врачебные консилиумы, которые принимают взвешенные совместные решения. Причем в особо сложных случаях — с участием специалистов федерального уровня.
Поначалу работать в таком формате было непросто. Однако пришла пандемия вместе с ее ограничениями — и врачам волей-неволей пришлось увеличивать количество телемедицинских консультаций. Например, за это время (два года) количество телеконсультаций только с нашим центром увеличилось с 400 в 2020 г. до 10 тыс. за девять месяцев 2022 г.
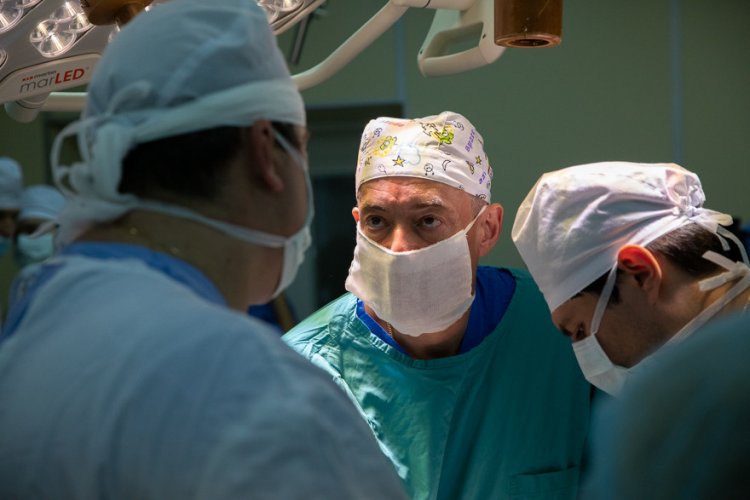
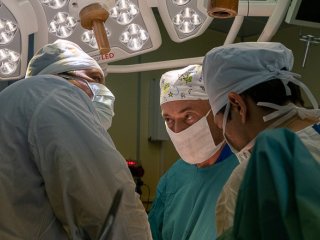
Андрей Каприн с коллегами Медицинского радиологического научного центра им. А.Ф. Цыба оперируют 73-летнюю пациентку с рецидивирующим раком шейки матки. 20 июля 2021 года, Обнинск
Перечисленные решения позволили выстроить эффективную систему оказания онкологической помощи по профилю «онкология». Но к ней предъявляются большие требования. Согласно федеральному проекту, к 2024 г. мы должны добиться того, чтобы смертность россиян от новообразований, в том числе злокачественных, снизилась до 185 человек на 100 тыс. населения. При этом важно, чтобы люди жили дольше, то есть продолжительность жизни увеличилась до 78 лет и более. Поэтому если врачи других специальностей будут сохранять жизни неонкологических больных, то у людей повышается вероятность дожить до своего рака. Ведь чем старше становится человек, тем выше риск возникновения мутаций и онкологических заболеваний.
Поэтому онкологическому сообществу нужно к этому готовиться. Мы должны усилить нашу работу, поскольку пациентов, очевидно, будет больше. Кадровый вопрос необходимо решать заранее. Заранее нужно и увеличивать количество произведенного в России оборудования, в том числе установок МРТ и КТ.
Далее. Среди значимых результатов я бы выделил усиленный контроль над показателем смертности от онкологических заболеваний. В понятийный аппарат проекта был введен специальный индикатор под названием «одногодичная летальность», и по нему нас, онкологов, серьезно спрашивают. Скажем, если онкологический пациент, который в теории подлежал лечению, умер в течение года после обнаружения заболевания, это может свидетельствовать о неэффективной диагностике, то есть пропущенной ранней стадии, или о затянутом процессе выработки тактики лечения. III и IV стадии лечить, конечно, сложнее. Необходимо подключать комплекс комбинированных методов терапии, что в свою очередь приводит к многократному удорожанию процесса. Поэтому главной задачей онкологической службы остается диагностика рака на ранних стадиях. И нам тут не обойтись без налаженной работы первичного звена.
— Какая роль отводится врачам в первичном звене?
— В рамках борьбы с онкологическими заболеваниями необходимо в первую очередь сформировать у врача любой специализации онконастороженность. Однако все упирается в решение самого пациента прийти на прием. COVID-19 с его ограничениями усилил негативную тенденцию к откладыванию походов к врачу. Ведь человеку не всегда хочется идти к онкологу.
Важным достижением стала реализация программ скрининга, в который в России включены семь локализаций рака. Речь идет о популяционном анализе, позволяющем в определенном возрасте у определенного популяционного контингента на ранних стадиях выявлять ряд распространенных онкологических заболеваний.
В отличие от мировых стандартов, когда скрининг основан на трех, реже четырех локализациях, наша страна пошла дальше еще до пандемии. Что обычно происходит, когда хорошо работают скрининговые программы? Сразу наблюдается рост уровня заболеваемости как демографический показатель. Он в свою очередь указывает на увеличение контингента больных с ранними
В Обнинске совместно с нашими партнерами мы разрабатываем новые способы окраски лимфатических узлов. Подобная интраоперационная окраска очень помогает хирургу во время операций
стадиями, снижение показателя одногодичной летальности. Каждый из этих показателей находится под пристальным вниманием Министерства здравоохранения РФ и лично М.А. Мурашко.
Большие изменения произошли в организационных вопросах. Были созданы паспорта онкологических служб регионов России, в которых представлены все необходимые показатели, в том числе уровень заболеваемости в регионе и то, насколько он отличается от другого субъекта страны. Важная роль отводится аналитической работе кадрового состава, а также оснащенности онкологической службы регионов. Сейчас мы четко знаем, сколько линейных ускорителей и других установок необходимо каждому субъекту страны на душу населения. Таким образом, паспорта онкологической службы позволяют нам, Национальным курирующим центрам, и Минздраву России анализировать индикаторы качества службы онкологической помощи региона, выявлять слабые места, разрабатывать мероприятия по устранению проблем и техническому перевооружению.
Работа над федеральным проектом дала возможность оценить необходимость расширения онкологических центров там, где в них особенно нуждались. Прямо сейчас готовятся к открытию новые корпуса диспансеров в Воронеже, Рязани, Ярославле, Туле. Создана огромная поликлиника с отличными условиями в Уфе. Благодаря федеральному проекту удалось убедить региональные власти в необходимости усиления онкологической службы.
— А чего удалось достичь в области диагностики и терапии?
— Конечно, национальная борьба с онкологическими заболеваниями заставила нас искать новые методы диагностики и лечения. За это время Ассоциация онкологов России выпустила уже более 80 клинических рекомендаций по лечению различных локализаций. Это рабочие инструкции или регламенты для онколога. При этом для одной локализации предложены на выбор несколько схем лечения, основанных на международных исследованиях. Таким образом, у врача всегда есть возможность маневра и определенная схема для лечения каждого пациента.
Уникальный комплекс протонной терапии «Прометеус» российского производства. Установка включает в себя синхротрон и системы формирования терапевтического пучка, укладки и фиксации пациента, рентгеновской томографии для точного позиционирования пациента и 3D-планирования терапии
Важным шагом к успеху я считаю создание сети референс-центров. Сегодня их уже 18. Каждый из них выполняет экспертные функции по морфологии, лучевой диагностике, клиническим рекомендациям. Подобное разделение позволило Минздраву с помощью главных онкологов регламентировать порядок работы всей онкологической службы. Вначале мы столкнулись с недоверием, особенно со стороны частных клиник. Но благодаря референс-центрам и новому регламенту оказания онкопомощи сформировался дополнительный контингент, который может создавать полноценные врачебные комиссии, назначающие наиболее подходящее лечение. Сегодня в такие комиссии входят и онкологи, и лучевые терапевты, и морфологи, и хирурги. Ранее, особенно в частном секторе, необходимого взаимодействия между специалистами не было, а пациенты не получали помощь вовремя. Согласно новым регламентам, у государственных и даже частных центров должно быть определенное количество онкологических и радиологических коек, нужное число врачебных комиссий.
Развитие получили радионуклидная терапия и диагностика, позволяющие уточнить диагноз и значительно повысить качество лечения. Сейчас эти два метода объединяются и превращаются в тераностику — технологию, при которой радионуклиды, будучи диагностическими элементами, одновременно становятся и терапевтическими агентами, губительными для опухоли.
В нынешних условиях как никогда важна поддержка Министерства здравоохранения нашей страны. Я благодарен министру за его личное участие. Мы все понимаем, насколько долгим может быть процесс регистрации радиофармпрепаратов, как сложно сейчас взаимодействовать с производителями. Так вот, нам разрешили создать так называемые ядерные аптеки в крупных онкологических центрах. Они позволяют самостоятельно синтезировать как лечебные радионуклиды, так и те, которые применяются при комплексной терапии. Это спасает жизни больных, находящихся в радиорезистентном или химиотерапевтически резистентном режиме, когда не действуют стандартные схемы. Например, выживаемость пациентов при колоректальном раке и метастазах в печени с применением новых методов ядерной медицины повысилась на 37%. Это настоящий прорыв.
За время реализации проекта стали активно применяться иммуногистохимическое и молекулярное исследования. Эти методы позволяют видеть не только рак, но и весь пул стволовых клеток, из которых состоит опухоль. Это в свою очередь видоизменило и химиотерапию, и комплексное лечение. Министерство здравоохранения и здесь пошло нам навстречу, разрешив крупным центрам, у которых есть достаточные компетенции, лечить некоторых больных офлейбл, то есть не по инструкции.
Объясню. Сегодня есть некоторая группа пациентов, не подпадающая под стандарты терапии. Например, при лечении рака мочевого пузыря у мужчин помимо основной опухоли часто наблюдается мутация, очень похожая на клетки рака молочной железы. В этом случае мы можем назначить кроме стандартных препаратов тот, который, казалось бы, по инструкции не должен быть применен. Поэтому даже в таких редких случаях увеличивается специфическая выживаемость онкопациентов.
Многие локализации — меланома и мелкоклеточный рак легкого, метастатический рак предстательной железы, нейроэндокринная опухоль, практически не поддающаяся курации, редкие саркомы — уже не считаются приговором, поскольку поддаются лечению в рамках дополнительной комбинированной и комплексной химиотерапевтической терапии. И это далеко не все направления, в которых онкологической службе удалось достичь невероятных результатов.
— Вы уже упомянули о том, что пандемия негативно повлияла на выявляемость онкозаболеваний. Удается ли постепенно вернуться к уровню, существовавшему до COVID-19?
— К счастью, ситуацию с пандемией удалось быстро стабилизировать. Но, конечно, снижение количества выявленных онкозаболеваний при диагностике через два-три года даст о себе знать в виде запущенных стадий рака. Тем не менее, нам удалось быстро восстановить мероприятия по диагностике и скринингу, и сейчас мы постепенно приближаемся к периоду 2019 г. по показателю заболеваемости.
— Ожидаете ли вы, что реализация федерального проекта «Борьба с онкологическими заболеваниями» будет продлена еще на несколько лет после 2024 г.?
— Все будет зависеть от наших результатов. Конечно, мы будем призывать министра поддержать нас в этом отношении. Стратегически мы не допустили ошибки, которая подпустила к нам ближе такого врага, как рак. Наоборот, мы получили хороший результат. Поэтому если правительство нам поверит и оценит наши достижения, надеюсь, проект будет продлен.
— Другой важный вопрос, который вы неоднократно поднимали на разных форумах, встречах, в том числе на высшем уровне, связан с развитием отечественного производства радиофармпрепаратов. Как сегодня обстоят дела?
— Этот вопрос остается очень острым. Несмотря на то, что нам позволили открыть ядерные аптеки в крупных центрах, этих усилий пока недостаточно. Россия нуждается в собственном производстве радиофармпрепаратов. Но за их создание не могут быть ответственны министры и тем более врачи. Необходимо внимание со стороны бизнес-сектора и промышленности.
Мы готовы конструировать самые эффективные соединения и быстро передавать их в производство с клиническими и доклиническими рекомендациями. Для наших уважаемых партнеров такое сотрудничество будет выгодным, поскольку в радионуклидах нуждается не только Россия, но и другие страны СНГ.
— Что сегодня известно о механизмах защиты опухоли? Вы как хирург сталкиваетесь с проявлениями защиты во время операций?
— Опухоли бывают разные не только с точки зрения локализации, но и по части роста. Скажем, рак шейки матки в продвинутых стадиях показывает так называемый параметральный рост, то есть он как бы втягивает в себя здоровые ткани и жизненно важные сосуды, питающие нижние конечности.
Серьезно поражают сосудистые структуры и органы забрюшинные опухоли, которые к тому же быстро рецидивируют. Сложно и плохо для хирурга растет саркома, которая также подтягивает к себе жизненно важные органы человека. В целом, любой распространенный рак — это проблема для хирурга, потому что гонка за метастазами — бесполезный труд.
Но мы не стоим на месте. В Обнинске совместно с нашими партнерами мы разрабатываем новые способы окраски лимфатических узлов. Подобная интраоперационная окраска очень помогает хирургу во время операций. В будущем мы сможем удалять те лимфоузлы, которые уже могли пойти по пути метастазирования. То есть подобные профилактические процедуры позволят спасти часть пациентов.
— Современная медицина все чаще применяет роботизированные и цифровые системы. Насколько часто они встречаются в отечественной онкологии и онкохирургии? Поддерживаете ли вы подобные проекты?
— Я всегда приветствую все новое и, конечно, надеюсь, что роботизированные системы будут активно развиваться и в нашей стране. Однако есть опасения, что подобные системы могут попадать в руки недобросовестных онкологических хирургов, что грозит привести к трагедиям. Конечно, уже сегодня существуют передовые клиники и мощные мастера своего дела, использующие новые технологии как серьезный инструмент при сложных операциях. Поэтому, как мне кажется, в этой сфере нужен строгий регламент по применению роботизированных и цифровых систем.
Думаю, записи таких операций нужно сделать обязательными, чтобы онкологи на местах видели результат и были готовы к дальнейшему внедрению и работе с новым оборудованием.
Отличным инструментом для этого может стать предложенная министром М.А. Мурашко вертикально интегрированная информационная система — ВИМИС-онкология. Это информационное пространство, в котором копятся медицинские сведения о каждом пациенте из всех медицинских учреждений — как государственных, так и частных. В будущем, как мне кажется, она позволит осуществить контроль над проведением подобных операций. Главное, чтобы специалисты не нарушили установленные онкологические законы, а оборудование применялось на благо пациентов. Контроль, контроль и еще раз контроль. Ведь речь идет о человеческих жизнях. А все онкологические законы написаны кровью.
— Считается, что онкологические пациенты — особенные. При работе с ними нужно быть и врачом, и психологом одновременно. Согласны ли вы с этим утверждением?
— Согласен на тысячу процентов. Каждый из онкологов, как правило, прочувствовал это на себе. Любой онколог, будь он трижды академиком нескольких академий, в том числе международных, может столкнуться с онкозаболеванием напрямую. А все начинается с биопсии. Когда к тебе приходят собственные коллеги и просят пройти биопсию, то сразу осознаешь, во что это может вылиться. В этом случае мы понимаем пациентов как никогда. Ведь это обычные люди, которые ведут размеренную жизнь, работают, воспитывают детей. Это и мужчины, порой единственные кормильцы в семье, и женщины, иногда матери-одиночки, или бабушка, усыновившая детей погибших родителей. А врачу нужно как-то сказать, что у них обнаружено заболевание и лечение займет один, а то и два года.
Ужасно, когда понимаешь, что ты бессилен и человек слишком поздно обратился за помощью. Но даже в случае, когда еще не все потеряно, пациенту приходится полностью менять жизненный уклад. Из-за химиотерапии он не всегда сможет посещать работу. Его домашним придется подстраиваться под специальное питание. Могут быть приступы раздражительности, но человек не виноват, на него влияет токсичность химиотерапии. Все эти примеры иллюстрируют то, как меняется привычная жизнь человека. При этом важно морально настроиться на победу. От позитивного настроя и готовности самого пациента бороться с раком зависит огромный процент результата. И здесь принципиально важна поддержка семьи и друзей. Ведь для каждого человека это может стать серьезным испытанием.
Кстати, большим достижением для отечественной онкологической службы стало то, что наши пациенты после лечения стали значительно дольше и качественнее жить. Это заставило Министерство здравоохранения создать в рамках федерального проекта по борьбе с онкологическими заболеваниями программу по реабилитации онкологических больных. Помимо этого онкологи стали активнее сотрудничать с психологами и психиатрами, помогающими пациентам восстановиться после лечения.
— Что самое сложное в работе онкохирурга?
— Самое сложное, когда понимаешь, что не можешь помочь. Или в ситуации, когда пациент готов на хирургическое лечение, но вдруг обнаруживается метастаз. А это порой в корне меняет тактику лечения. Мы уже научились бороться и с метастазами, но все равно приходится говорить пациенту, что хирургическое лечение откладывается на шесть курсов химиотерапии. Человек в этот момент понимает, что в ближайшее время ему придется жить с опухолью и получать достаточно токсичное лечение.
К сожалению, иногда и химиотерапия не срабатывает, а оперировать уже поздно. Это самая тяжелая ситуация для хирурга: отказывать в помощи не потому, что ты боишься, а потому, что это бесполезно для пациента и нанесет лишнюю травму. Все это нужно втолковать и себе, и пациенту.
— Что помогает вам переживать эти ситуации и продолжать работать?
— Наверное, любовь к пациенту. И вера в лучшее. Так или иначе, методы терапии становятся все более эффективными. Есть больные, которых мы направляем на паллиативное лечение с применением химиотерапии. И, к счастью, в некоторых случаях она срабатывает, позволяя далее отправить пациента на хирургическое лечение. Поэтому вера в хорошее не дает нам отчаиваться даже при лечении тяжелых стадий, для которых и сегодня разрабатываются новые протоколы.
— На разных конференциях и форумах вы всегда вспоминаете учителей, говорите о традициях отечественной онкологической службы. Почему это так важно?
— Это тоже своего рода традиция русской школы. Под ее влияние попали специалисты из некоторых европейских государств из бывшего Союза, Китая.
Вспомните клятву Гиппократа: «Считать научившего меня врачебному искусству наравне с моими родителями, делиться с ним своими достатками и в случае надобности помогать ему в его нуждах; его потомство считать своими братьями, и это искусство, если они захотят его изучать, преподавать им безвозмездно и без всякого договора; наставления, устные уроки и все остальное в учении сообщать своим сыновьям, сыновьям своего учителя и ученикам, связанным обязательством и клятвой по закону медицинскому, но никому другому». Не все сегодня чтут эту традицию, но русская школа всегда оставалась самобытной. Она всегда призывала старших заботиться о младших.
Портрет Николая Пирогова кисти Ильи Репина, 1881 год
Кстати, мне недавно подарили старинную книгу 1899 г. издания «Севастопольские письма и воспоминания». В ней опубликованы письма Н.И. Пирогова его жене. В этой личной переписке замечаешь, что он больше гражданин, чем врач. В одном из писем он переживает, что у его ученика Обермюллера была стерта нога во время тяжелой дороги. Когда учителя относятся к тебе как к родному человеку, как ты можешь их забыть?
К тому же он дарит специальность, которая долгие годы кормит тебя и всю твою семью. Где бы ты ни был, если ты держишь в руках скальпель, ножницы и пинцет, то сможешь помочь человеку.
Я вспоминаю своих учителей — все они светлые, добрые люди. Они понимали, что их студенты не очень хорошо жили, поэтому они нас подкармливали, приглашали к себе домой. В те годы люди работали на периферии, в регионах, молодые ребята приезжали туда по распределению, жили скромно в общежитии. И только попробуй не приди к учителю после операции домой на пельмени! Он с тобой утром разговаривать не будет. Разве это не человеческое отношение к ученику?
— Хирург А.В. Вишневский писал: «Я почти не читал занимательных книг, хирургия опустошила меня. О, до чего она жадная». Согласны ли вы с этим утверждением? Остается ли у вас время на самого себя?
— С чтением непрофессиональной литературы и правда не очень хорошо. В основном приходится читать научные публикации, чтобы не отставать от учеников. Тут Вишневский прав.
Но во главе угла все-таки стоит любовь. Она не дает заниматься другими делами, мы бросаем все и бежим к любимому человеку. Так же и любимая работа, которая опустошает не меньше. Но, с другой стороны, она дарит огромное удовлетворение и счастье. Счастье от того, что ты обладаешь навыками, спасающими жизни других людей, что у тебя прекрасный коллектив, что тебя окружают любимые ученики и что тебя понимают дома.
Кстати, хирургия спасает самих хирургов. Я вспоминаю некоторых ровесников, с которыми мы учились и которые сегодня стали известными врачами. И если бы они не поступили в медицинский институт, то, возможно, их история закончилась бы печально. Только хирургия их спасла. Она заставила заняться делом, день и ночь выхаживать больных, уставать так, что и подумать некогда о всякой глупости. Поэтому хирургия спасает многих — и пациентов, и врачей.
Беседовала Анастасия Рогачева