Ученые Института молекулярной и клеточной биологии СО РАН создали химерный антигенный рецептор для уничтожения раковых Т-клеток. Этому посвящен доклад секции «Молекулярная биология» научной конференции форума OpenBio-2020.
Онкологические заболевания Т-клеточного происхождения — небольшая часть болезней крови, их сложно вылечить, и многие пациенты умирают в течение трех лет после постановки диагноза. Перспективный метод лечения Т-клеточных лимфом — это иммунотерапия Т- или NK-клетками с химерными антигенными рецепторами (chimeric antigen receptor, или CAR). «При стандартной CAR T-терапии у пациента берется образец крови, затем из него выделяют Т-клетки, которые генетически модифицируют так, чтобы они смогли специфически узнавать опухолевые клетки. Полученные таким образом CAR-T-клетки размножают и вводят обратно в организм пациента, где они и уничтожают злокачественные клетки-мишени. Так в общих чертах происходит CAR-T-клеточная терапия онкологических заболеваний В-клеточного происхождения, когда В-лимфоциты становятся раковыми», — говорит студентка факультета естественных наук Новосибирского государственного университета, сотрудница лаборатории иммуногенетики ИМКБ СО РАН Анна Алексеевна Юрина.
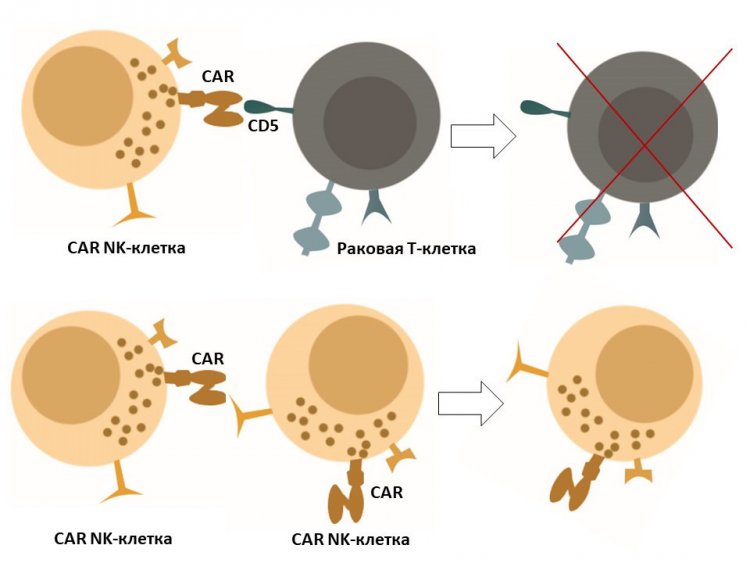
Поверхностный белок CD5 — одна из наиболее привлекательных мишеней, присутствующих на поверхности злокачественных Т-клеток. Однако проблема в том, что белок CD5 присутствует и на нормальных Т-лимфоцитах, и на CAR-T-лимфоцитах. Таким образом, если сделать клетки, нацеленные против CD5, то они просто уничтожат друг друга. Чтобы преодолеть это ограничение, ученые предложили использовать в качестве носителей CAR не Т-клетки, а NK-клетки. «При таком методе CAR NK-клетки будут все так же нацелены на опухолевые T-лимфоциты, и при этом не будут уничтожать друг друга, так как у NK-клеток нет белка CD5 на поверхности», — говорит докладчица.
Специалисты создали две версии CAR и экспрессировали их в NK-подобных клетках. «Заранее нельзя сказать, какой из вариантов окажется оптимальным. Поэтому мы разработали сразу два варианта и сравнили их активность in vitro», — поясняет Анна Юрина. Принцип действия заключается в том, что взаимодействие CAR с мишенью запускает активацию Т-лимфоцитов или NK-клеток и уничтожение злокачественных клеток. «Так как CD5 есть помимо опухолевых Т-клеток и на нормальных Т-клетках, CAR-NK-клетки против CD5 будут уничтожать и здоровые Т-клетки, без которых люди некоторое время могут прожить, — комментирует докладчица. — Суть такого подхода не в излечивании от однократного введения CAR-NK-клеток, а в снижении опухолевой нагрузки перед трансплантацией костного мозга. Кроме того, можно использовать ингибиторы активности CAR-NK-клеток, которые могут в нужный момент их блокировать, чтобы не навредить больному». В дальнейших планах ученых — проверить цитотоксическую активность CAR-NK-клеток в отношении CD5-позитивных раковых клеток и изучить их терапевтические свойства на мышиных моделях.
Изображение предоставлено Анной Юриной